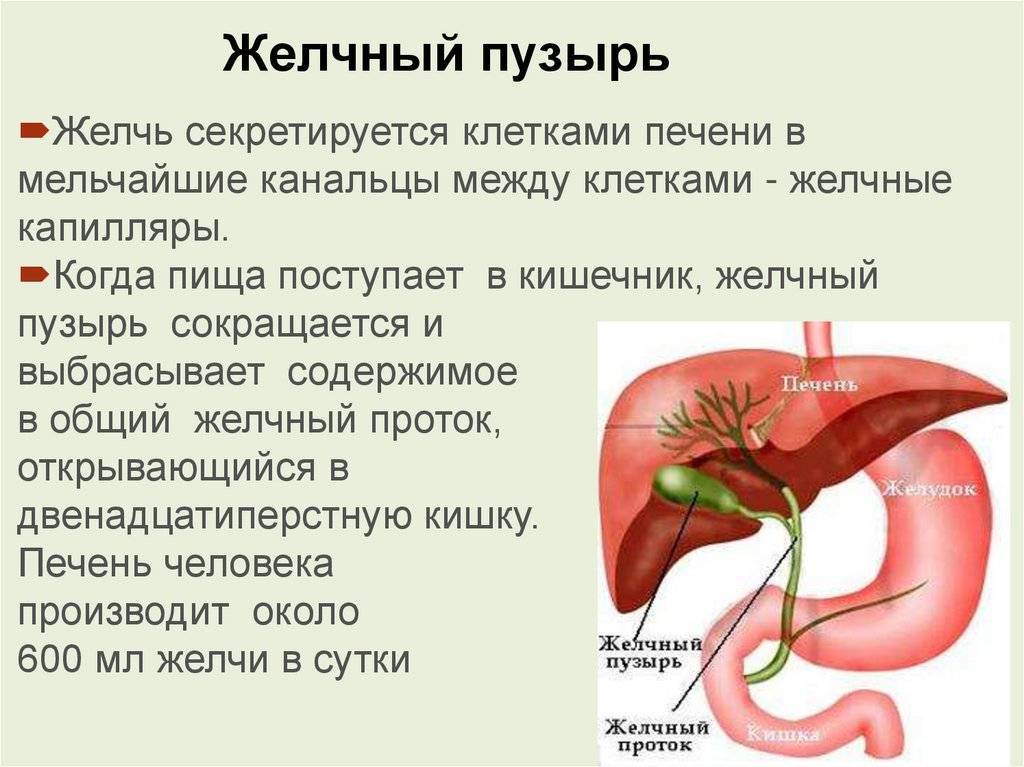
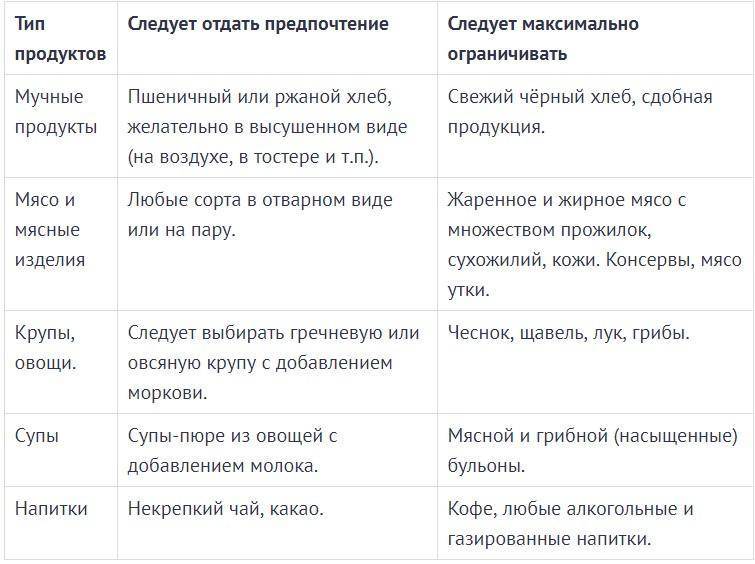
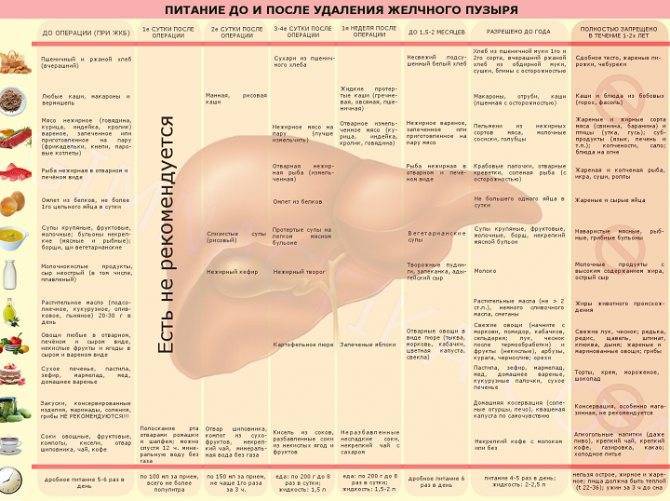
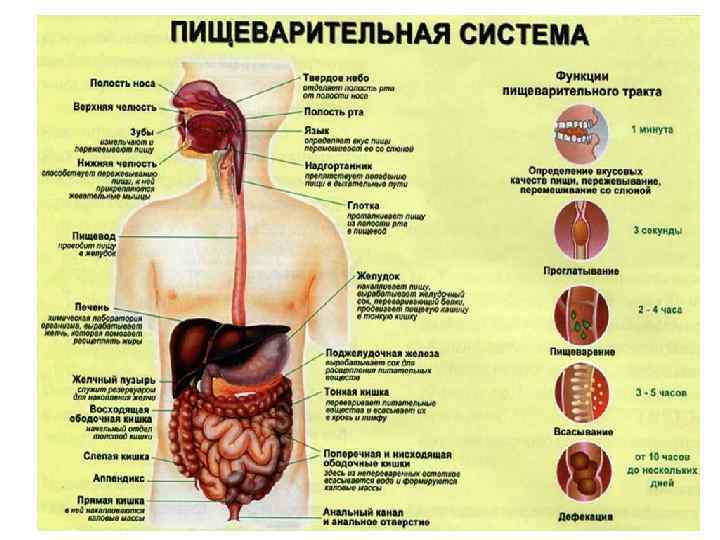
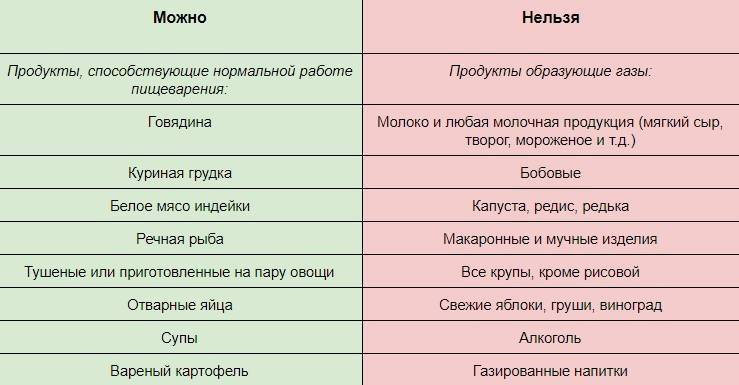
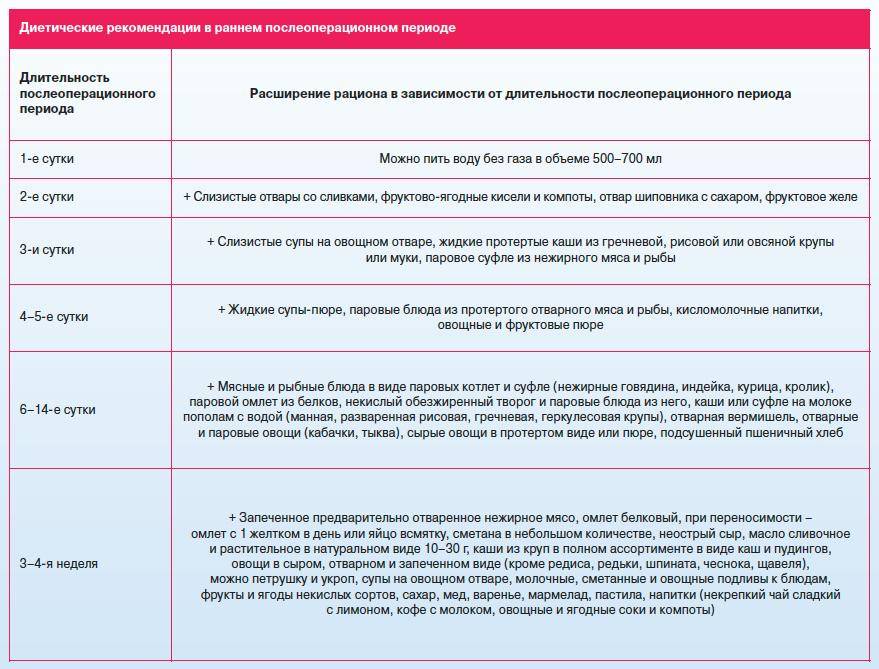
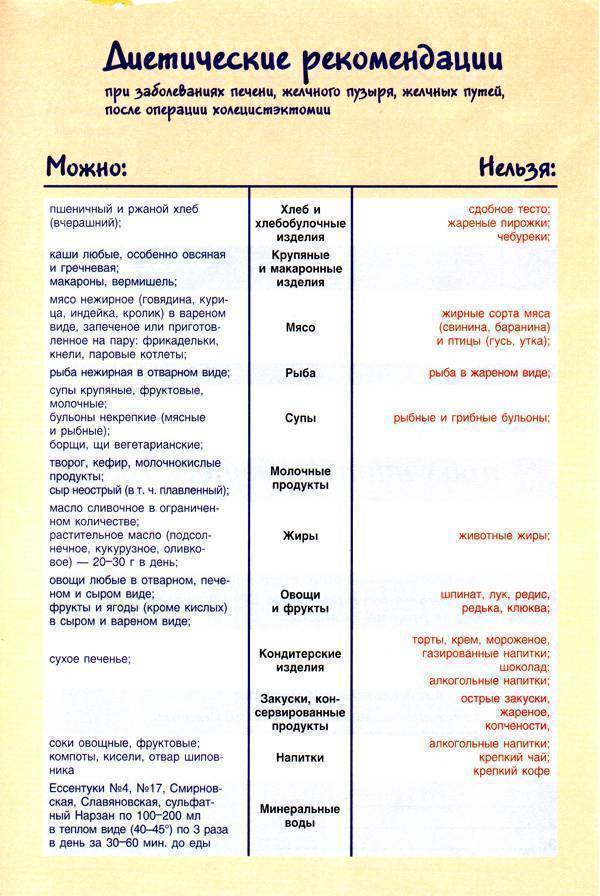
Диета в первую неделю после выписки из стационара
Обычно после лапароскопической холецистэктомии пациент выписывается уже на 1-3 сутки. В домашних условиях необходимо организовать правильное питание с учетом рекомендаций, данных при выписке. Пища должна приниматься небольшими порциями, 6-7 раз в день. Приемы пищи желательно выстроить в определенный график, это снизит нагрузку на пищеварительный тракт. Последний прием пищи должен быть не менее, чем за 2 часа до отхода ко сну.

Для нормализации пищеварения необходимо обеспечить обильное питье на протяжении всего дня (общее потребление жидкости — 1,5 литра). Оптимальным питьем являются стерилизованные некислые соки с мякотью, отвар шиповника и минеральная вода, марку который лучше согласовать с врачом.
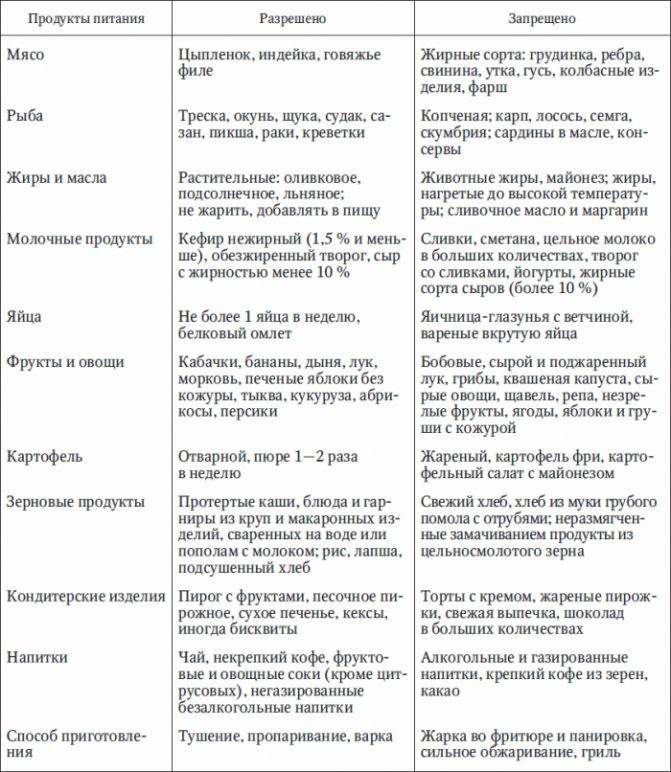
В первую неделю после выписки из стационара необходимо придерживаться лечебной диеты “Стол №1” и избегать свежих овощей и ягод, ржаного хлеба, так как эти продукты усиливают желчеотделение. Основной акцент в питании делается на протертых мясных, рыбных и овощных блюдах, приготовленных на пару. Еда не должна быть горячей или холодной.
Примеры блюд, которые можно употреблять в этот период:
- куриный рулет, приготовленный на пару
- молочный суп
- мясное суфле на пару
- творожная запеканка
- белковый паровой омлет
- маложирный йогурт или кефир
- гречневая или овсяная каша
- адыгейский сыр
Первые дни после операции по удалению желчного пузыря диета является максимально ограниченной и консервативной. На 5-7-е сутки — плавный переход между хирургическими диетами 1а и 1б (иногда называют 0б и 0в). Примерное меню на один день для хирургических диет 1а и 1б приведено ниже.
Примерное меню на один день для хирургической диеты 1а
- 1-й завтрак: белковый омлет из 2 яиц на пару, 200 г измельченной жидковатой овсянки с добавлением молока и 5 г сливочного масла и чай с лимонным соком.
- 2-й завтрак: творог с нулевой жирностью и 100 г шиповникового отвара.
- Обед: 50 г суфле из вареного мяса на пару, 200 г слизистого супа на манке, 100 г шиповникового отвара и 150 г молочного крема.
- Ужин: 200 г измельченной жидковатой гречневой каши с 5 г сливочного масла, паровое суфле из вареной рыбы и чай с лимонным соком.
- Завершающая еда: 100 г шиповникового отвара и 150 г фруктовое желе.
- Общая суточная доза: 40 г сахара, 20 г сливочного масла.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Причины запоров после операции
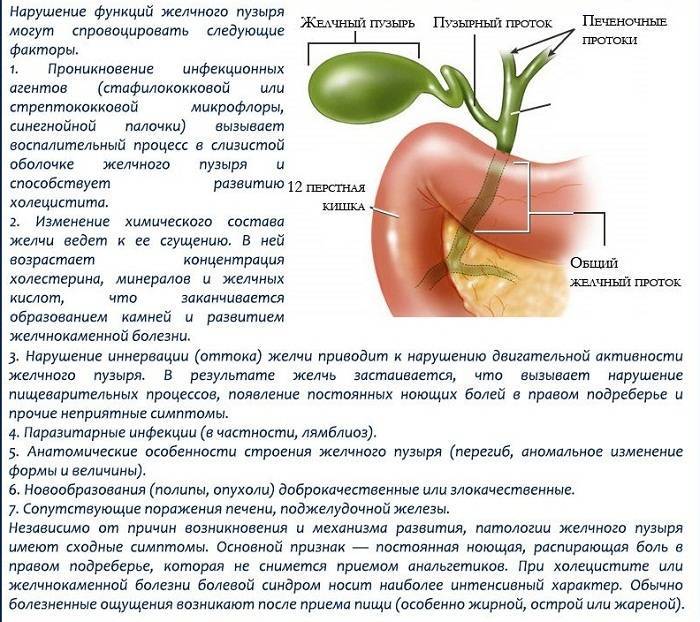
Исследователи рассматривают запоры в составе целого симптомокомплекса после удаления. Так, врачи Лаптев В. В., Цкаев А. Ю., Гивировская Н. Е. и другие в научном труде определяют ПХЭС следующим образом: «это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Он включает нарушения моторики сфинктера Одди и нарушение двигательной функции двенадцатиперстной кишки» (Лаптев В. В., Цкаев А. Ю., Гивировская Н. Е., Овчинников С. В., Мортазави М. К., 2009, с. 357).
Любое оперативное вмешательство в брюшной полости само по себе является серьезным фактором риска нарушений работы кишечника. Это связано с местной воспалительной реакцией, а также изменением рациона, предоперационной подготовкой, постельным режимом. Выделяют несколько механизмов задержки стула после вмешательства:
- Ослабление перистальтики кишечника — содержимое продвигается медленнее, возникают застои, в связи с чем отсутствует регулярный стул.
- Изменения рациона. Перед плановой операцией врач назначает голод и мероприятия по очищению кишечника (прием осмотических слабительных, очистительные клизмы). После вмешательства рацион очень щадящий, объемы пищи небольшие, предпочтение отдается жидким, протертым блюдам. Это приводит к изменениям процессов пищеварения.
- Лекарства — запоры после удаления желчного могут быть связаны с применением анальгетиков, спазмолитиков, профилактической антибиотикотерапии и других средств, а также очищения в рамках подготовки к операции.
- Изменение кислотности желудочного сока. Процесс связан с целым рядом факторов, в том числе с нарушением поступления желчи, изменением рациона, приемом медикаментов.
- Постельный режим. Отсутствие движения усугубляет нарушения моторики кишечника и дистонию гладкой мускулатуры.
Когда желчь не справляется с одной из своих функций — нейтрализацией токсинов и условно-патогенной флоры, — может возникать дисбактериоз. Ситуацию усугубляет антибактериальная терапия, необходимая для профилактики инфекционных осложнений после вмешательства. Это еще один фактор риска развития запоров.
Одним из немаловажных механизмов развития нарушений является то, что к удалению желчного пузыря обычно приводят определенные заболевания. То есть, во многих случаях запоры наблюдались еще до операции в силу некоторых причин: воспаления желчного пузыря, слизистой оболочки желудка, образования желчных камней и пр. Вмешательство вынуждает органы пищеварения адаптироваться к новым условиям работы, но причины запоров отчасти сохраняются.
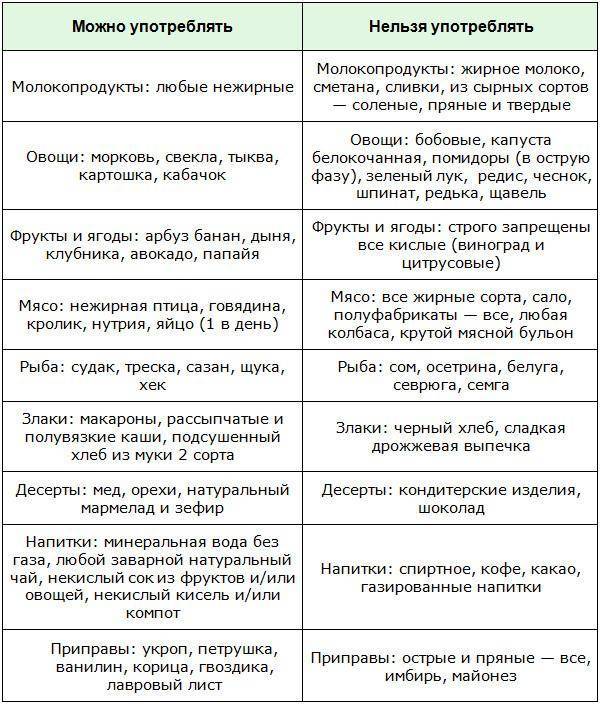
Соблюдение диеты при остром холецистите
В первые дни, когда симптомы мучают больного наиболее остро, чтобы разгрузить желудочно-кишечный тракт, потребуется соблюдение полного голодания. Пить разрешено такую жидкость – воду негазированную, некрепкий чай, отвар шиповника, разбавленные соки.
На третий день назначается соответствующую диету при холецистите – стол 5В. Эта диета соблюдается в течение пяти дней, не более. Она необходима с целью исключения из рациона любых раздражающих компонентов питания. В этот период пациент соблюдает строгий постельный режим.
Список разрешенных продуктов на первое время:
- перетертая еда, приготовленная на воде и без добавления сливочного масла;
- супы с большим содержанием слизи (на основе рисовой, овсяной и манной каши);
- перетертые и жидкие каши, можно добавить немного молока;
- желе, овощные соки и разбавленный компот, ограниченно пьется чай с молоком или зеленый чай, некрепкий;
- в небольшом количестве – перетертое вареное куриное филе, вареная постная рыба и обезжиренный творог;
- сухарики или пшеничный хлеб.
Такое питание предпочтительно при калькулезной и острой форме холецистита. Затем пациенты примерно на 7-10 день переводятся на диету 5А, которую используют в течение 7 – 14 дней.
Что нельзя есть при обострении холецистита, список:
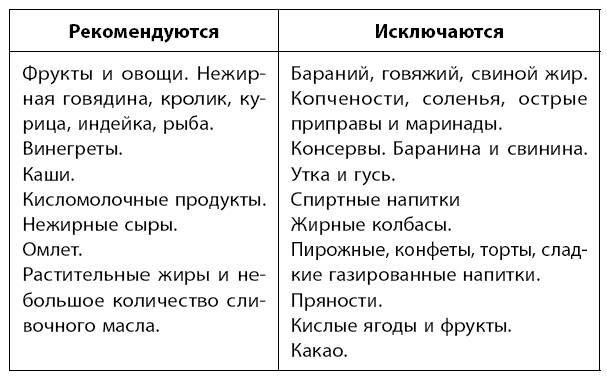
- пищу, способную вызывать брожение и гниение в кишечнике – бобовые (горох, чечевица, нут), пшеничную кашу, капусту, виноград;
- продукты, стимулирующее сильное выделение желчи (пряности, хрен, грибы, квашенные и маринованные продукты, горчицу, соления, острые приправы);
- экстрактивная пища – гороховые бульоны, мясные, рыбные и грибные;
- некоторые растительные ингредиенты – редиска, репа, редька, лук и чеснок;
- кислые фрукты с повышенным содержанием клетчатки – сливы, клюква, все цитрусовые;
- также под запретом жирная пища и копченая, включая жирное мясо и рыбу, полуфабрикаты, консервы, колбасы и сосиски, жареное и тушеное мясо, мозги;
- сливки, кислый творог и с высоким процентом жирности;
- газированные сладкие напитки, кофе, какао, крепкий черный чай, которые провоцируют вздутие.
При холецистите запрещенные продукты обязательно согласовываются с лечащим врачом, чтобы по неосторожности не ухудшить текущую ситуацию. Список каких продуктов можно есть при холецистите, как рекомендовано питаться:. Список каких продуктов можно есть при холецистите, как рекомендовано питаться:
Список каких продуктов можно есть при холецистите, как рекомендовано питаться:
- Несвежий подсушенный хлеб и сухари.
- Вегетарианские супы-пюре, с протертыми овощами – тыквенные, картофельные или морковные. Можно добавить горсть крупы в небольшом количестве, которая хорошо разваривается – овсянку, рис, манку.
- Нежирная часть говяжьего мяса, курица, кролик, индейка. Мясные блюда подаются в виде суфле, пюре. Птицу можно есть кусками. Рыба готовится на пару или варится. Можно есть в виде фарша или целым куском, по желанию.
- Молочные продукты, кисломолочные, нежирный или с невысокой жирностью творог.
- Белковые омлеты, приготовленные на пару. В сутки разрешается кушать не более одного желтка в день.
- Перетертые каши из гречневой, рисовой, овсяной крупы, сваренные на воде или молоке.
- Сливочное масло добавляется в блюда в ограниченном количестве – не более 20 – 20 г в день.
- Из сладостей разрешено есть мёд, сахар, молочный кисель, желе, варенье, зефир и мармелад.
- Чай пьется с лимоном, сахаром.
- Можно пить слабый кофе, отвар шиповника и сладкий сок.
- Вареная тонкая лапша.
- Картошку, цветную капусту, морковь, свеклу можно есть в вареном и перетертом виде. Тыква и кабачки употребляются нарезанными кусочками.
Основные требования диетического стола №5
После полутора месяцев с момента операции холецистэктомии должен сформироваться довольно плотный рубец в подреберье справа. Органы пищеварения уже приспособились к функционированию без желчного пузыря. Пациенту остается защищать желудочно-кишечный тракт от раздражения, перегрузки, с помощью питания способствовать разжижению состава желчи.
Эти критерии выполнимы при использовании диеты №5. Ее придется придерживаться пациенту всю жизнь. Целями диеты являются:
- нормализация образования и состава желчи в печени;
- предотвращение застойных явлений;
- поддержка необходимого уровня метаболизма в гепатоцитах;
- предотвращение разрастания соединительной ткани в печени у пациентов с риском цирроза.
На этом этапе диета после операции по удалению желчного пузыря не отличается от рекомендаций пациентам без хирургического вмешательства. Основные правила питания продолжают требования по частоте (можно сократить до 5 раз в день), режиму, температуре принимаемой пищи, малым порциям, питью до 1,5 л воды в день, исключению жареных блюд.
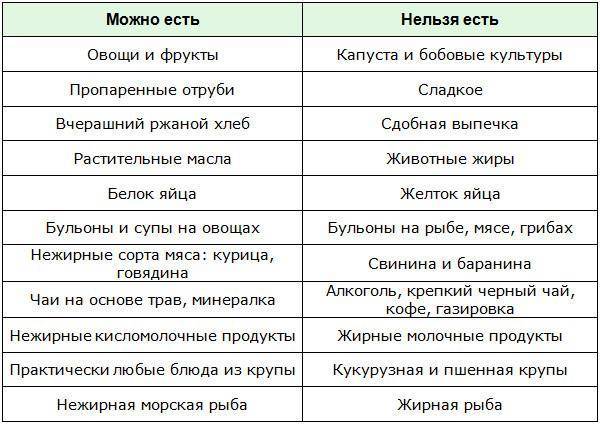
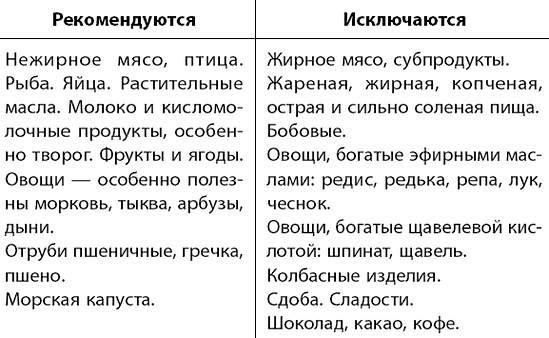
Запрещены следующие продукты:
- пшеничный или ржаной сдобный хлеб, свежая выпечка, кулинарные изделия;
- наваристые супы из жирного мяса, рыбы, грибов;
- жареные и копченые мясные и рыбные блюда, сало, колбасы;
- консервы;
- каши из перловой, пшенной, ячневой, кукурузной крупы;
- бобовые (горох, фасоль, чечевица);
- молочные изделия повышенной жирности (цельное молоко, сливки, сметана, творог, плавленый сыр);
- овощи, усиливающие кислотность желудочного сока (капуста, репа, редиска) и имеющие в составе щавелевую кислоту (петрушка, шпинат, лук, чеснок, щавель);
- кислые фрукты и ягоды;
- шоколад, конфеты;
- острые приправы (перец, горчица, хрен, кетчуп, аджика, майонез);
- крепко заваренный чай, кофе, какао, напитки с газом.
У диетологов существует разное мнение по поводу алкоголя. Некоторые считают, что полбокала виноградного вина в праздник можно себе позволить. Более того, вино снижает риск образования камней. Но крепкие напитки, пиво категорически запрещены.
 Мармелад без сахарной посыпки имеет более низкую калорийность, показан людям с лишним весом
Мармелад без сахарной посыпки имеет более низкую калорийность, показан людям с лишним весом
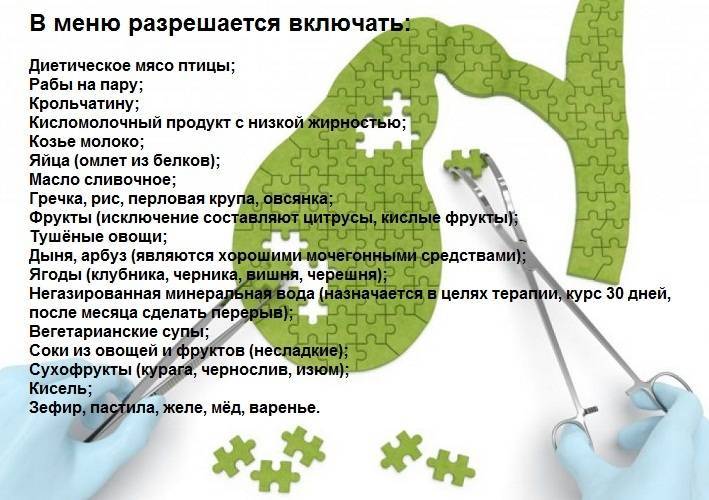
Разрешены:
- хлеб ржано-пшеничный, диетический, вчерашний;
- мясо постных сортов, курица, нежирная рыба, крольчатина, креветки, кальмары;
- обезжиренные молочные изделия, сыр твердых сортов;
- каши из крупы гречки, овсянки, риса;
- овощные блюда из отварной свеклы, картофеля, моркови, болгарского перца, кабачков, помидоров (снимать кожуру);
- сладкие ягоды и фрукты;
- яйца можно употреблять в виде омлета из белка, изредка разрешается добавить в кашу перетертый желток;
- для питья свежие ягодные и фруктовые соки, некрепкий чай, компот из сухофруктов, отвар шиповника;
- сливочное масло очень ограничено, чайная ложка кладется в готовую кашу;
- растительные масла для заправки салатов, супов;
- из сладостей — мармелад, пастила, зефир, ограничено мед.
Диета позволяет поддерживать общую калорийность 2800–3000 ккал в сутки.
Каждый новый продукт нужно пробовать осторожно, прислушиваясь к реакции организма. На вопрос как долго придется соблюдать диету после удаления желчного пузыря, и сколько времени нужны строгие ограничения ответит лечащий врач в конкретном случае
Это зависит от течения заболевания, последствий операции, общего состояния. Одно можно утверждать: без соблюдения диеты лечебные мероприятия, медицинские препараты не эффективны.
Алкоголь после удаления желчного пузыря – о чем говорят специалисты?
Специалисты настоятельно указывают на то, что от спиртных напитков после удаления желчного пузыря стоит отказаться, и отказ должен быть пожизненным
Если пациент не готов отказаться от алкоголя полностью, крайне важно воздерживаться от него на первых этапах лечения, и только потом выпивать в небольших дозах, внимательно наблюдая за состоянием организма
Если после спиртного наблюдается ухудшение, необходимо отказаться от соленого, острого и жирного, сделать диету более строгой до тех пор, пока не пройдут негативные эффекты. Стоит есть каши, пить нежирные бульоны, овощи. Можно перейти на шестиразовое питание с уменьшением разовой порции, это позволит разгрузить пищеварительную систему.
Также необходимо внимательно относиться к питью. В рационе должна быть чистая вода, от 1 до 1.5 литров в сутки, принимать ее стоит равными порциями на протяжении всего дня. Также при этом можно принять до двух чашек чая из мелиссы или ромашки, либо обычного чая. Такой подход поможет минимизировать последствия.
Диета при холецистите: меньше жира, больше фруктов
Клетчатка и холецистит
При холецистите, как и при гепатите, врачи советуют обогатить свой рацион клетчаткой. Она помогает стабильной работе желудочно-кишечного тракта, освобождает организм от ненужного балласта, очищает, снижает холестерин, препятствует образованию желчных камней.
Клетчатку можно найти во фруктах и овощах, в макаронах твердых сортов, в цельнозерновом хлебе, в различных крупах.
Диета при холецистите и гепатите
При болезнях печени нужно употреблять больше овощей и фруктов. В меню диеты разрешается включать продукты и блюда, приведенные ниже:
- напитки — сладкие фруктово-ягодные соки, томатный сок, чай, натуральный некрепкий кофе с молоком, отвар шиповника
- хлебные изделия — пшеничный хлеб вчерашней выпечки или подсушенный, ржаной из муки обойного помола, печенье и другие изделия из несдобного теста
- закуски — вымоченная сельдь, овощные салаты, винегреты, заливная рыба на желатине, отварной язык, творожная паста, сыр
- молоко и молочные продукты — молоко цельное натуральное, сгущенное, сухое, свежая некислая сметана, свежий некислый творог, однодневная простокваша, кефир, ацидофилин
- жиры — масло сливочное несоленое (25-30 г), рафинированное подсолнечное и оливковое масла (30-50 г)
- яйца и яичные блюда — не более 1 яйца в день или 2 белка для приготовления белкового омлета, в необходимых случаях по кулинарным показаниям добавляется в различные блюда 1/2 яйца
- супы — из овощей, круп, макаронных изделий на овощном отваре или молочные, фруктовые, борщи, свекольники, щи из свежей капусты (мука и овощи не пассеруются)
- блюда из мяса и птицы — мясо нежирных сортов (говядина, телятина, курица, кролик, мозги, печень, постная свинина) в отварном или запеченном (после предварительного отваривания) виде, а также в тушеном (с удалением сока); мясо и птицу готовят куском или из котлетной массы, фарша
- блюда из рыбы — нежирная рыба в отварном или запеченном (после отваривания) виде
- крупяные и макаронные изделия — рассыпчатые и полувязкие каши, особенно овсяная, из геркулеса и гречневая, запеканки из круп и макаронных изделий
- овощи и зелень — отварные и запеченные овощи (капуста свежая и некислая квашеная, морковь, ранние кабачки и тыква отварные с маслом, зеленый горошек, молодая фасоль; лук добавляется только после отваривания. Свежую зелень, мелко нашинкованную, можно добавлять в супы
- ягоды — сладкие сорта (клубника, малина, земляника)
- фрукты — все, кроме очень кислых (лимон с сахаром разрешается)
- сладкие блюда — крем, мед, желе, кисели, протертые компоты из сладких ягод и фруктов
- соусы — молочный, яично-масляный, овощные, сладкие подливки.
Что запрещено при холецистите и гепатите
Из рациона необходимо исключить следующие продукты:
- жирная свинина
- гусь, баранина
- жареные блюда
- тугоплавкие жиры
- наваристые бульоны
- копчености и консервы
- какао и шоколад
- щавель и шпинат
- грибы
- алкогольные напитки
- холодные напитки и мороженое.
Соблюдать правильное питание при болезнях печени и желчного пузыря – это очень важно. Исключите все жирное и жареное, добавьте побольше полезной клетчатки, и дела пойдут на поправку
Лечение
Основной метод лечения желчнокаменной болезни – хирургический. Так как основным местом образования камней является желчный пузырь, его удаление − неотъемлемая часть хирургического лечения. И хотя в последнее время ведутся работы по созданию лекарственных препаратов, способных растворять мелкие холестериновые камни, успех в этом вопросе так и не достигнут. Во-первых, потому что состав камней носит смешанный характер (помимо холестерина камни содержат билирубин и кальций, на которые не действуют эти препараты); во-вторых, лечение данными препаратами длительное и дорогостоящее; в-третьих, оно не всегда эффективно даже при холестериновых камнях; в-четвертых, при отмене этих лекарств камни образуются вновь.
Так почему нельзя раздробить эти камни?
Камни раздробить, конечно, можно, но при этом методе существует не меньше ограничений, чем при лекарственной терапии. Во-первых, оборудование для дробления камней достаточно дорогое и присутствует только в некоторых клиниках, во-вторых, само дробление сопряжено с опасностью закупорки желчных протоков осколками камней, и, наконец, самое главное – даже если камни успешно раздроблены, ничто не помешает им образоваться в желчном пузыре вновь. Ибо такие причины, как застой желчи, наличие инфекции и нарушение обмена веществ при дроблении не устраняются.
Поэтому-то на сегодняшний день, по сути, единственным эффективным методом лечения желчнокаменной болезни является хирургическое удаление желчного пузыря.
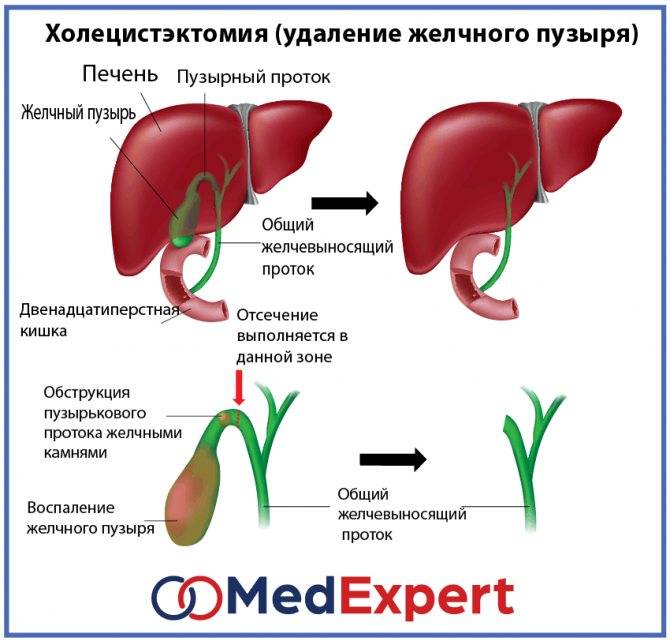
Холецистэктомия – удаление желчного пузыря − в настоящее время выполняется тремя основными способами.
1. Открытая холецистэктомия сопровождается широким лапаротомным разрезом (разрезом, вскрывающим брюшную полость) в правом подреберье или по срединной линии живота. Преимущества данного метода − в его относительной дешевизне и возможности удалить желчный пузырь при любых технических сложностях. К недостаткам можно отнести высокую травматичность, длительный послеоперационный период и достаточно большой риск образования послеоперационных грыж.
2. Холецистэктомия из минидоступа −удаление желчного пузыря через разрез длиной 4−5 см. Этот метод сочетает в себе преимущества открытой холецистэктомии и лапароскопической (удаление желчного пузыря через проколы). Выполняется при помощи специализированных инструментов и ранорасширителей. Недостатки метода: на теле остается разрез, хоть и небольшого размера. Преимущества метода: наиболее дешевый метод, и противопоказаний для выполнения холецистэктомии этим методом меньше, чем при лапароскопическом. На сегодняшний момент данный метод практически не применяется.
3. Лапароскопическая холецистэктомия –удаление желчного пузыря эндоскопическим методом, через проколы. На животе в четырех точках делаются разрезы не более 1 см, через которые вводят специальные инструменты для удаления желчного пузыря. Операционная травма при данном методе минимальна, послеоперационный период небольшой, и риск образования послеоперационных грыж сведен к минимуму.
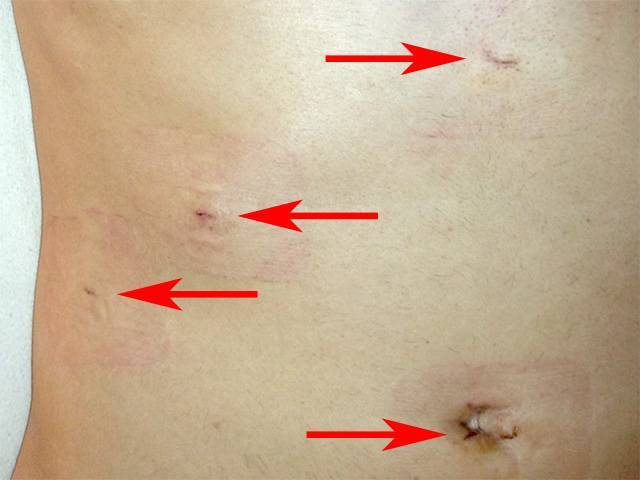
Единственное, что хотелось бы отметить − это то, что независимо от методики удаления желчного пузыря, грамотный хирург во время операции должен проверить все желчные протоки на предмет наличия в них камней. Ибо только такой подход дает гарантированно высокий результат в лечении желчнокаменной болезни.
Сколько времени заживает рана после операции?
Скорость заживления послеоперационной раны зависит от многих условий. В их числе:
- возраст;
- масса тела;
- состояние иммунитета;
- состояние сердечно-сосудистой системы.
В среднем с момента хирургического вмешательства до образования шрама проходит около 3 месяцев. В зависимости от сложности операции и при наличии осложнений этот период может растянуться на 12 месяцев. Регенерация тканей проходит в 4 этапа.
- Воспаление (5–7 дней). Стандартная защитная реакция организма на повреждение. В этот период происходит усиленное производство веществ, стимулирующих свертываемость крови.
- Полиферация (от 10 дней до 1 месяца). На этом этапе происходит образование молодой соединительной (грануляционной) ткани, пронизанной густой сетью микрососудов. Поначалу она ярко-красного цвета и зернистой консистенции, но по мере заживления раны бледнеет и разглаживается, а ее кровоточивость уменьшается.
- Эпителизация (от 1 до 3 месяцев). Соединительная ткань окончательно сформирована. В месте раны начинает создаваться кожный покров. Число сосудов уменьшается, образуется рубец.
- Формирование шрама (от 3 до 12 месяцев). Временные сосуды полностью исчезают. Волокна коллагена и эластина – элементов соединительной ткани – формируют шрам.
Образ жизни и питания после удаления желчного пузыря
Среди факторов, приводящих к желчнокаменной болезни и удалению желчного пузыря, важное место занимают неправильное питание и малоподвижный образ жизни. После удаления оба эти аспекта, конечно, требуют контроля со стороны пациента
Питание
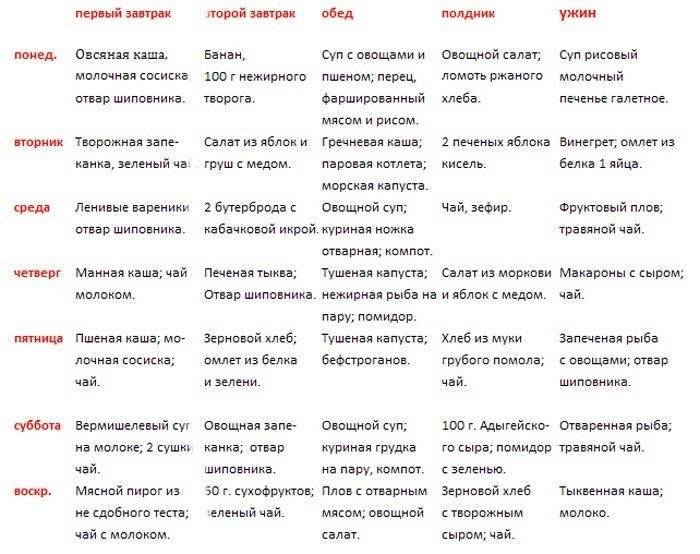
Самое главное правило, которое следует соблюдать – это регулярное питание небольшими порциями каждые 2-4 часа (дробное питание).
Следует придерживаться лечебной диеты (Стол №5), которая исключает тяжелые и вредные продукты: жареное, жирное, соленое, копченое. В исключение попадают также алкогольные напитки, сдобное тесто, жирные сорта мяса и рыбы и другие продукты.
Образ жизни и физическая активность
Заниматься спортом и вести активный образ жизни необходимо для правильной работы пищеварительной системы. Если операция прошла успешно и вы больше не ощущаете боли, тяжести, тошноты и других симптомов, то через 3-6 месяцев можно постепенно увеличивать физические нагрузки.
Можно ли заниматься спортом после удаления желчного пузыря?
Холецистэктомия, как и любая другая операция, требует восстановительного периода, на протяжении которого не следует активно заниматься какими-либо видами спорта. Возвращаться к стандартным спортивным тренировкам можно спустя 6 недель после операции. Однако наименее травмоопасные виды занятий, например ходьба, могут быть рекомендованы лечащим врачом уже в первую неделю послеоперационного периода
Виды спорта, не связанные с поднятием тяжестей и интенсивными нагрузками, обычно сравнительно хорошо переносится людьми, успешно восстановившимися после холецистэктомии. Оптимально – постепенно и осторожно возвращаться к видам спорта, которыми вы занимались до операции