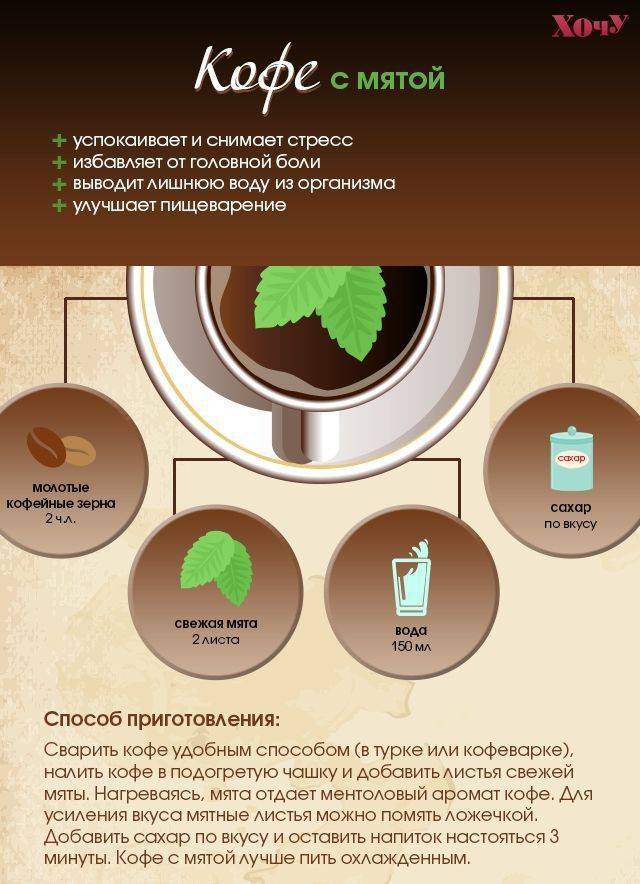
Можно ли пить кофе ребенку: за и против
Некоторые родители уже с 7 лет начинают угощать своих детей кофейным напитком. Ученики младших классов действительно быстро меняются под давлением новых школьных обязанностей. Выбор взрослых вполне понятен.
Кофе обладает рядом неоспоримых плюсов для ребенка:
- снятие усталости;
- повышение внимания и концентрации;
- улучшение памяти и облегчение запоминания;
- увеличение физической выносливости и скорости реакции;
- поднятие настроения;
- добавление уверенности в себе;
- заряд энергии и облегчение пробуждения.
Есть также много приятных бонусов: активная работа мозга и ускорение нервных реакций, облегчение аллергии, профилактика кариеса, улучшение пищеварения, снижение воздействия радиации.
На поверхности остается бодрый, довольный школьник, готовый сворачивать горы. А нужна ребенку всего чашечка кофе…
Однако невропатологи, педиатры, диетологи, эндокринологи высказываются резко против обогащения рациона детей кофеином. В чем причина такой озабоченности и почему ребенку нельзя увлекаться арабикой?
Вред кофе для детей достаточно разносторонний:
1. Напиток расшатывает нервную систему.
У ребенка частые перепады настроения? Он мечется от полного упадка сил к избыточной активности? Пора бить тревогу. Вышеперечисленное может быть симптомами гиперактивности или рассеянного внимания. Однако если частый прием кофе совпадает с данными изменениями, нужно вывести «бодрящее лекарство» из рациона. На лицо дисбаланс нервной системы.
2. Кофе вызывает привыкание.
Для взрослых этот факт относится к теме постоянных шуток. Действительно, кофейный напиток воздействует на центры удовольствия в мозге, что приводит к требованию новых постоянных «доз».
Однако детям труднее контролировать свои зависимости, особенно в переходном возрасте. Их депрессия от сокращения кофейных поставок более глубокая: раздражительность, подавленность, усталость. Поэтому ребенок начнет искать аналогичные стимуляторы. Альтернативы понятны без объяснений.
3. Провоцирует ложное растрачивание энергии.
Искусственное повышение возбудимости ребенка может иметь неприятные последствия. Сначала мы получаем активного, умного, бодрого малыша. Но через 3-4 часа «заклятье» исчезает, детский организм расслабляется. Запускается обратная реакция: упадок сил, рассеянность, истерики, беспричинный смех. Так весь дневной запас энергии тратится за несколько часов.
4. Выводит из организма кальций.
Маркетологи неспроста вставляют в детские продукты питания «обогащено кальцием». Данный микроэлемент очень важен для здорового роста детей. Вся проблема в мочегонных свойствах кофе: с жидкостью из организма вымываются минеральные вещества (цинк, фосфор).
5. Вызывает ярость у кардиологов.
Детское сердце сокращается чаще взрослого, а кофе дополнительно ускоряет процесс. Избыток бодрящего напитка может вызвать сбои в работе сердечной мышцы и сердечно-сосудистой системы целиком.
6. Кофе нарушает сон.
У детей искажается режим дня. К вечеру ребенок будет слишком активен и не сможет вовремя заснуть. Напиток подавляет ощущение здоровой усталости после трудных дневных испытаний.
7. Влияет на гормональный фон.
Детям-подросткам опасно пить много кофе в период полового созревания. Повышение возбудимости, ухудшение памяти, физиологические сбои. Зачем вашему чаду дополнительные проблемы?
Вывод: с кофе нужно быть крайне осторожным
Важно найти возраст, в котором ребенок будет способен справляться с негативными сторонами напитка и реагировать только на плюсы
Что говорят специалисты? Все сложно. Дело в дозировке кофеина. Дети не должны превышать суточную норму в 2,5 мг кофеина на килограмм собственного веса.
В тебе 20 кг? Получи 50 мг кофеина (80 мл кофе). Но кофеин долго не выводится из детского организма и может накапливаться. Его избыток как раз приводит к осложнениям со здоровьем. В кофеиновой войне врагом является не только арабика, но и молочный шоколад (200 г = 50 мг кофеина), кока-кола (380 мл), черный чай (200 мл).
Итак, взяли на вооружение тотальный контроль рациона. А что делать с кофе? Ребенок в 8-9 лет может выпить чашечку некрепкого напитка раз в месяц. 10-летнего школьника балуйте кофе 2-3 раза в месяц. Ребенок в 11, 12, 13 лет придерживается того же правила.
А когда открывается дверь во взрослый мир с кофе по утрам? Регулярное включение в рацион напитка дозволено только подросткам. Итак, сколько можно пить кофе в 16 лет? Организм ребенка достаточно окреп для усвоения 1-2 чашек в день. Некоторые врачи для полной перестраховки вообще рекомендуют оградить ребенка от кофе до 16-17 лет.
Дозировка
Препарат принимают внутрь перед едой. Таблетку не разжевывают, запивают небольшим количеством жидкости.
В остром периоде ишемического инсульта (начиная с 5-7 дня) – по 2000 мг/сут в/в капельно до 20 инфузий с переходом на таблетированную форму по 2 таб. 3 раза/сут (1200 мг/сут). Общая продолжительность лечения – 6 мес.
При деменции – по 2 таб. 3 раза/сут (1200 мг/сут). Общая продолжительность лечения – 20 недель.
При нарушениях периферического кровообращения и их последствиях – по 1-2 таб. 3 раза/сут (600-1200 мг/сут). Продолжительность лечения – от 4 до 6 недель.
При диабетической полиневропатии – по 2000 мг/сут в/в капельно 20 инфузий с переходом на таблетированную форму по 3 таб. 3 раза/сут (1800 мг/сут). Продолжительность лечения – от 4 до 5 мес.
Особые указания
Клинические данные
В мультицентровом рандомизированном двойном слепом плацебо-контролируемом исследовании ARTEMIDA (NCT01582854), целью которого было изучение терапевтического эффекта препарата Актовегин в отношении когнитивных нарушений у 503 пациентов с ишемическим инсультом, общая частота серьезных нежелательных явлений и смерти была одинаковой в обеих группах исследования. Хотя частота повторных ишемических инсультов была в пределах ожидаемой в данной популяции пациентов, было зафиксировано большее число случаев в группе, принимавшей препарат Актовегин, по сравнению с группой плацебо, однако данное различие было статистически незначимо. Взаимосвязь между случаями повторного инсульта и исследуемым препаратом не установлена.
Использование в педиатрии
В настоящее время данные о применении препарата Актовегин у пациентов детского возраста отсутствуют, поэтому применение препарата у данной группы лиц не рекомендуется.
Влияние на способность к вождению автотранспорта и управлению механизмами
Не установлено.
Фармакологическое действие
Антигипоксант, оказывающий три вида эффектов: метаболический, нейропротекторный и микроциркуляторный. Актовегин повышает поглощение и утилизацию кислорода; входящие в состав препарата инозитол фосфо-олигосахариды положительно влияют на транспорт и утилизацию глюкозы, что приводит к улучшению энергетического метаболизма клеток и снижению образования лактата в условиях ишемии.
Рассматривается несколько путей реализации нейропротекторного механизма действия препарата.
Актовегин препятствует развитию апоптоза, индуцированного бета-амилоидом (Аβ25-35).
Актовегин модулирует активность ядерного фактора каппа В (NF-kB), играющего важную роль в регуляции процессов апоптоза и воспаления в центральной и периферической нервной системе.
Другой механизм действия связан с ядерным ферментом поли(АДФ-рибоза)-полимеразой (PARP). PARP играет важную роль в выявлении и репарации повреждений одноцепочечной ДНК, однако чрезмерная активация фермента может запускать процессы клеточной гибели при таких состояниях, как цереброваскулярные заболевания и диабетическая полиневропатия. Актовегин ингибирует активность PARP, что приводит к функциональному и морфологическому улучшению состояния центральной и периферической нервной системы.
Положительными эффектами препарата Актовегин, влияющими на процессы микроциркуляции и эндотелий, являются увеличение скорости капиллярного кровотока, уменьшение перикапиллярной зоны, снижение миогенного тонуса прекапиллярных артериол и капиллярных сфинктеров, снижение степени артериоловенулярного шунтирующего кровотока с преимущественной циркуляцией крови в капиллярном русле и стимуляция функции эндотелиальной синтазы оксида азота, влияющей на микроциркуляторное русло.
В ходе различных исследований было установлено, что эффект препарата Актовегин наступает не позднее чем через 30 мин после его приема. Максимальный эффект отмечается через 3 ч после парентерального и через 2-6 ч после перорального применения.
Все ли жаропонижающие препараты одинаковы?
Жаропонижающим эффектом обладает две группы препаратов:
- анальгетики-антипиретики (анальгин, парацетамол и комбинированные ЛС на их основе);
- нестероидные противовоспалительные препараты (аспирин, ибупрофен, напроксен и т. п.).
Эти ЛС выпускаются в разных формах: таблетки, суспензии, свечи, растворы для инъекций. Ниже, не затрагивая конкретные торговые наименования, мы опишем главные особенности действующих веществ самых распространенных антипиретиков.
Действующее вещество
Характеристика и особенности
Парацетамол
Одно из самых популярных жаропонижающих средств. Может использоваться в лечении беременных и младенцев. Основные побочные эффекты связаны с негативным влиянием на печень и кровь (при передозировке, употреблении с алкоголем или длительном приеме). Изредка вызывает кожные реакции. Максимальная длительность приема – 5–7 дней. Максимальная разовая доза – 1 г., суточная – 4 г. Можно принимать до 4-х раз в сутки с интервалом минимум в 4 часа
С осторожностью применяется у пожилых людей.
Ацетилсалициловая кислота
Как и остальные НПВП, не применяется при гастрите и язвенной болезни. Другие противопоказания включают серьезные заболевания печени и почек, риск кровотечений
Не используется при лечении детей до 14 лет. Из-за неблагоприятного воздействия на желудок рекомендуется принимать после еды, обильно запивая водой, молоком, киселем и/или под прикрытием гастропротекторов. Максимальная разовая доза в качестве жаропонижающего – 1 г., суточная – 3 г. Интервалы между приемами – не менее 4-х часов. Длительный прием противопоказан. Нередко используется в комбинации с парацетамолом, что снижает вероятность побочных эффектов.
Ибупрофен
Второй по популярности препарат после парацетамола. Превосходит его по продолжительности действия. Применяется у взрослых и детей.
Может негативно влиять на ЖКТ, но реже, чем ацетилсалициловая кислота. Разовая доза для взрослых составляет 200–800 мг, максимальная суточная – 2,4 г. Частота применения – 3–4 раза в сутки. Детям от 6 до 12 лет дозировка рассчитывается по весу.
В качестве жаропонижающих могут применяться и другие НПВП: диклофенак, индометацин, кетопрофен, мелоксикам, нимесулид и т. д. Все они имеют примерно одинаковые побочные эффекты, самый частый из которых — поражение желудочно-кишечного тракта. При покупке такого ЛС пациента необходимо предупредить об этом и рекомендовать обсудить тактику лечения с врачом.
Подготовка к родам: дыхательные упражнения
От того, как женщина дышит во время родов, зависит и ее самочувствие, и здоровье ребенка. Правильное дыхание поможет снизить болезненность схваток, уменьшит стресс, и, самое главное, насытит кровь кислородом, жизненно необходимым для ребенка, готового появиться на свет.
Научиться правильно дышать во время родов помогут специальные упражнения. Все они разработаны, исходя из особенностей ключевых этапов родов – периода раскрытия шейки матки, схваток, потуг.
Медленное (диафрагмальное) дыхание
Во время раскрытия шейки матки правильный вдох поможет диафрагме опуститься ниже и равномерно распределить давление матки на органы малого таза и крестец. В момент вдоха кости таза расширятся, копчик и крестец отойдут немного назад, и образуется дополнительное пространство, что облегчит боль.
Схема дыхания. В начале схватки медленно и глубоко вдохните. Затем задержите дыхание как можно дольше, после чего сделайте медленный сильный выдох ртом. Совершайте до 10 вдохов и выдохов (дыхательных циклов) в 1 минуту. Это в два раза медленнее, чем обычно. В конце схватки сделайте полный выдох.
Когда вы дышите через рот, то наверняка чувствуете, как пересыхает во рту. Прижмите кончик языка к нёбу за верхними передними зубами. Так выдыхаемый воздух сохранит влажность, и сухости во рту вы не почувствуете.
Как тренироваться? Осваивайте эту схему дыхания в любом положении: когда вы сидите, лежите или стоите
При каждом выдохе обращайте внимание на расслабление определенных частей тела, так вы научитесь расслаблять нужные мышцы в нужный момент
Ускоренное (поверхностное) дыхание
В этот период родов малыш продвигается по родовым путям все ниже, и женщина испытывает сильное давление на промежность и органы малого таза.
После того, как шейка раскроется полностью, схватки станут более интенсивными, а медленное дыхание перестанет приносить облегчение.
Это сигнал к тому, что нужно переходить на ускоренное дыхание, которое при прорезывании головки поможет уменьшить риск родовой травмы.
Схема дыхания. Теперь интенсивность схваток будет влиять на ваше дыхание. С началом схватки постепенно ускоряйтесь: делайте два коротких вдоха и один длинный выдох через рот. Дышите так, пока длится схватка (около одной минуты). Когда схватка пойдет на спад, вновь замедляйте дыхание. В конце схватки сделайте глубокий вдох и поменяйте положение.
Как тренироваться? Дышать нужно быстро и поверхностно: два коротких вдоха и один шумный выдох. Вдыхайте и выдыхайте через рот с частотой примерно 1 раз в секунду (допустимая частота дыхания 2 раза в секунду и до 1 раза в 2 секунды). Доведите время ускоренного дыхания до 2-х минут и попробуйте комбинировать его с медленным.
Плавное (глубокое) дыхание
Головка плода уже в полости малого таза. Период изгнания может продолжиться до 15 минут, схватки очень интенсивны, длятся 1-2 минуты и скоро сменятся потугами. Тогда правильное дыхание поможет избежать разрывов мягких тканей.
Схема дыхания. задача роженицы в этот период – плавно выдыхать воздух во время потуги, которая длится около минуты.
Делайте глубокий вдох, задерживайте дыхание, тужьтесь, как бы надавливая на матку, а после этого медленно выдыхайте воздух
Очень важно делать плавные глубокие вдох и выдох, который не должен быть резким
После окончания потуги продолжайте контролировать свое дыхание.
Как тренироваться? Дыхание должно быть глубоким и плавным: долгий глубокий вдох и плавный медленный выдох. Спокойно вдохните, задержите воздух на 20 секунд и плавно выдохните его через рот.
Во время родов из-за волнения и боли вы можете не расслышать команды врача и в ответственный момент усложнить его работу. Схемы дыхания, которым вы обучитесь самостоятельно или в школе будущих родителей, выручат во время родов: успокоят вас, снимут боль и помогут малышу родиться.
Дыхательные упражнения
«Грудь – живот»
Исходное положение: сидя, спина прямая, ноги на ширине таза. Сделайте глубокий вдох, во время которого грудная клетка не вздымается, а расширяется.
Исходное положение то же. Теперь дышим животом. Надуйте живот, как воздушный шарик, на вдохе. На выдохе – втяните живот.
Выполняйте по очереди, всего 10 раз.
«Дыхание по-собачьи»
Исходное положение: сидя, спина прямая, ноги на ширине таза. Сделайте 10 быстрых вдохов и выдохов, как дышит собака в жаркую погоду. Повторите это упражнение 5 раз.
«Длинное дыхание»
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
Виды кислородотерапии
В зависимости от пути введения кислорода способы кислородной терапии разделяют на два основных вида:
- ингаляционные (легочные) — через катетеры, интубационные трубки, маски;
- неингаляционные — энтеральный, внутрисосудистый, подкожный, внутриполостной, внутрисуставной, субконъюнктивальный, накожный (общие и местные кислородные ванны).
Проведение кислородотерапии
Наиболее распространенные методики:
- введения кислорода через носовой катетер
- использование кислородной палатки, тентов, кувез для новорожденных;
- гипербарическая оксигенация (ГБО);
- проведение процедур в ваннах с подачей кислорода;
- использование аэрозольных баллончиков, подушек с газовой смесью;
- применение кислородных коктейлей на основе соков, отваров трав.
Техника проведения процедуры кислородотерапии:
- предварительная подготовка оборудования и пациента;
- подача газовой смеси;
- постоянный контроль за состоянием пациента;
- уход и наблюдение за пациентом после проведения процедуры.
Кислородотерапия: показания и противопоказания
Показания
- общая и местная гипоксия (кислородная недостаточность);
- заболевания дыхательной системы – астма, пневмония, эмфизема и др.;
- болезни сердца и сосудов;
- перенесенная коронавирусная инфекция;
- нарушения обменных процессов (в т. ч. ожирение);
- анемия;
- заболевания глаз — в некоторых случаях, например, при глаукоме, оксигенотерапия может снизить внутриглазное давление, что облегчит течение недуга.
Кроме того, её применение показано для:
- укрепления иммунной системы;
- улучшения концентрации внимания;
- снятия интоксикации (в том числе алкогольной);
- улучшения памяти;
- улучшения состояния кожного покрова;
- стабилизации работы нервной системы;
- повышения мышечной активности;
- профилактики заболеваний сердечно-сосудистой и дыхательной систем.
Кислородотерапия может помочь при:
- малоактивном образе жизни и хронической усталости;
- чувстве подавленности и высокой утомляемости;
- интенсивных физических нагрузках;
- проживании в неблагополучной экологической среде;
- при стрессовом образе жизни и повышенной раздражительности.
Противопоказания кислородотерапии
Процедуры кислородной терапии следует проводить под контролем медработников. Необходимо правильно соблюдать пропорции компонентов газовой смеси. Превышение концентрации кислорода и/или увеличение продолжительности сеанса может привести к нежелательным последствиям. Поэтому перед применением газовой смеси необходимо проконсультироваться с врачом и пройти медицинское
обследование.
«До недавнего времени считалось, что оксигенотерапия практически безвредна, однако систематический обзор свидетельствует о том, что излишняя оксигенация у пациентов с нормальной сатурацией увеличивает смертность. Обзор включал 25 рандомизированных контролируемых исследований, где пациенты получали свободную или контролируемую оксигенотерапию, смертность пациентов в группе свободной оксигенотерапии оказалась выше». Оригинальная статья опубликована на сайте РМЖ (Русский медицинский журнал).