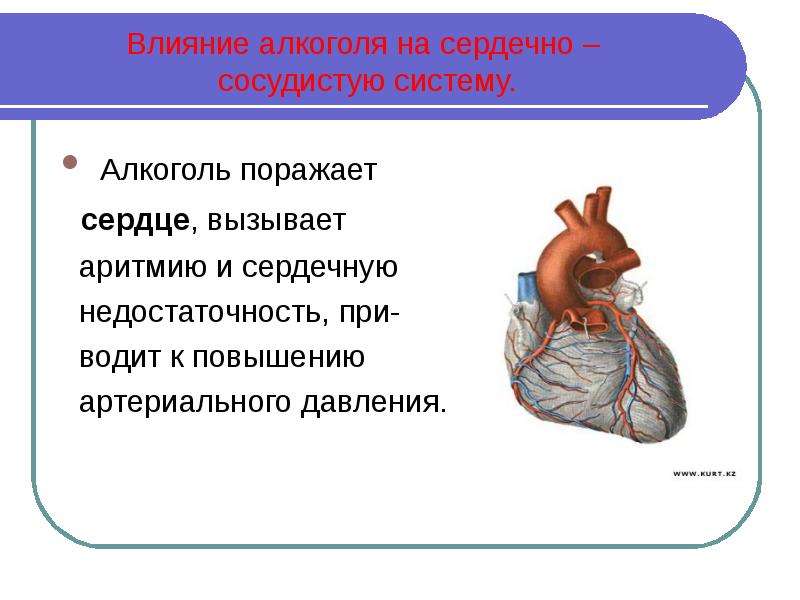
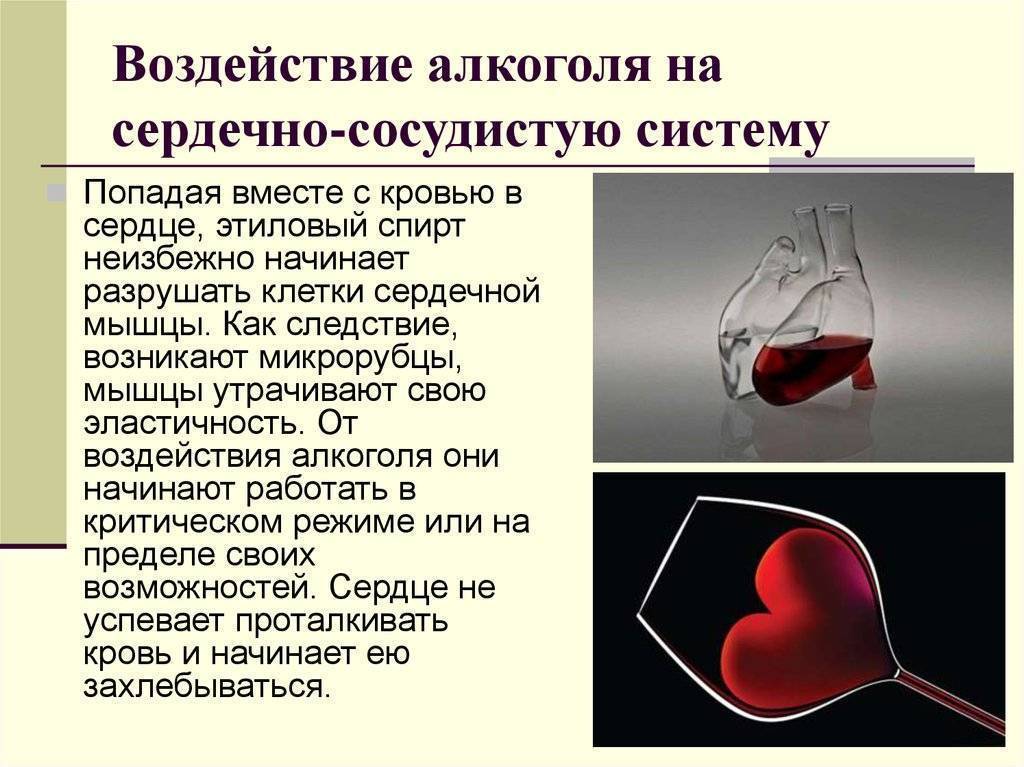
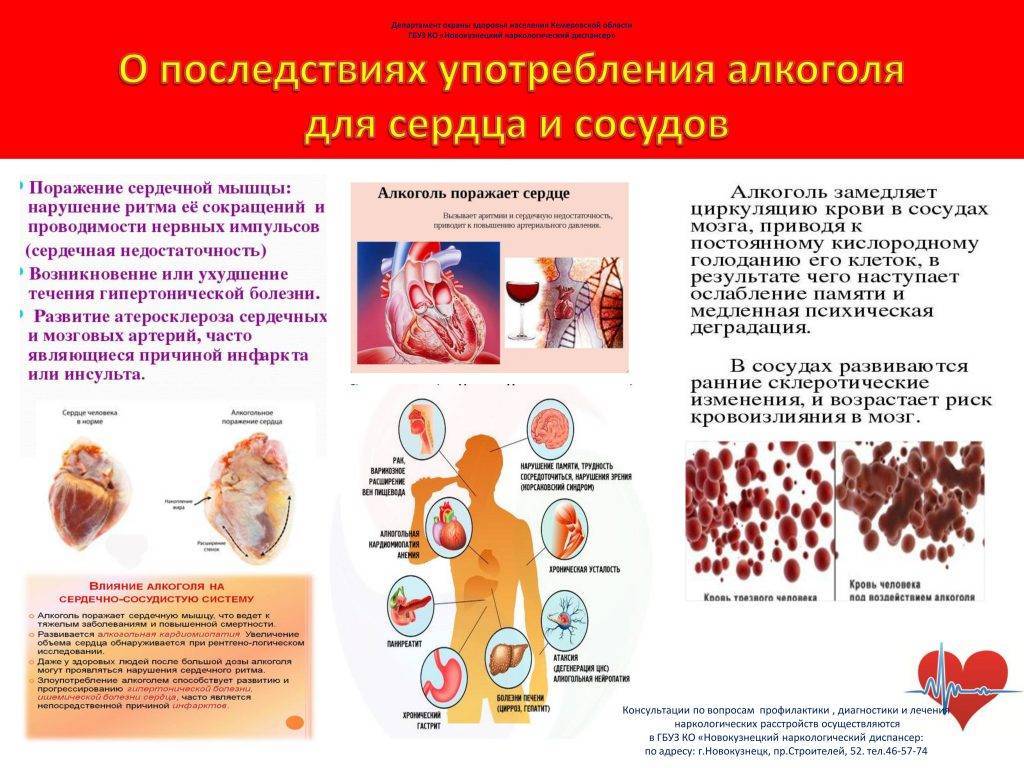
Мерцательную аритмию принято подразделять на следующие формы:
1.По механизмам развития;
- правильная форма
- неправильная форма
2.По частоте сердечных сокращений(ЧСС);
- тахисистолическая (ЧСС 90-100 в минуту и выше)
- брадисистолическая (ЧСС 60 в минуту и ниже)
- нормосистолическая (ЧСС 60-80 в минуту)
3.По периодичности появления аритмии;
- пароксизмальная (возникающая периодически, каждый такой пароксизм (эпизод аритмии) длится не более 7 дней и нередко проходит самостоятельно, иногда требует приема специальных лекарств для восстановления ритма)
- персистирующая (длится более 7 дней и требует активного восстановления ритма)
- перманентная (длится более года и может быть предпринята попытка восстановления ритма)
- постоянная (длится более года, восстановление ритма не показано в силу его неэффективности)
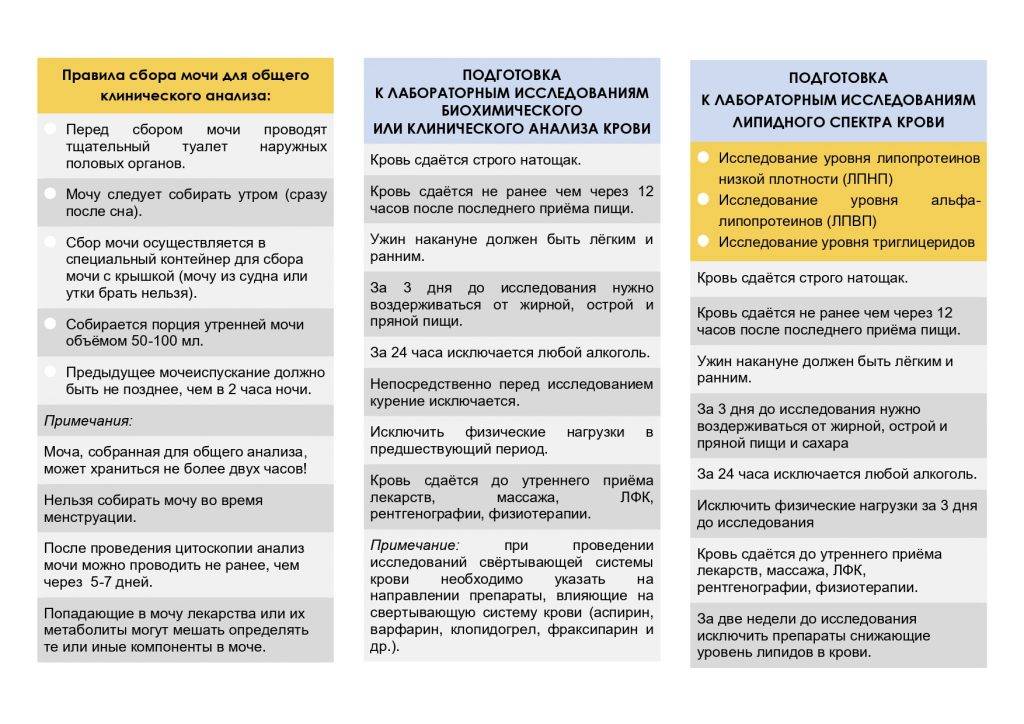
Принципы диетического питания
Чтобы нормализовать работу кишечника и предотвратить появление запоров, нужно придерживаться правил рационального питания:
- Соблюдать питьевой режим. Пить не менее двух литров чистой воды в сутки. Употреблять воду утром натощак, а также перед каждым приемом пищи. Жидкость способствует размягчению каловых масс и улучшает процесс прохождения пищевого комка по кишечнику.
- Питаться дробно. Принимать пищу часто: от 4 до 6 раз в сутки, небольшими порциями. Дробное питание облегчает процесс переваривания пищи и не нагружает ЖКТ.
- Употреблять больше клетчатки. Пищевые волокна воздействуют на рецепторы кишечника и усиливают перистальтику. Это способствует лучшему продвижению фекалий по кишечнику и облегчает процесс дефекации.
- Отказаться от вредных продуктов. Исключение из рациона фастфуда и еды, содержащей консерванты, благотворно сказывается на состоянии кишечника при запорах.
В основу стола номер 3 входят продукты с послабляющим действием. Они усиливают перистальтику, ускоряют выведение кала. Диетический стол исключает употребление продуктов, которые способствуют активизации процессов гниения. К ним относятся, например, жареные блюда, а также пища с высокой концентрацией эфирных масел.
Симптомы диспепсии
Симптомы диспепсии могут проявляться по-разному, что зависит от конкретного вида расстройства, однако существуют признаки, которые одновременно характерны для всех видов заболевания.
Диспепсия, которая вызвана недостатком пищеварительного фермента, имеет следующие признаки:
- тошнота;
- неприятный привкус во рту;
- переливание и урчание в животе, недомогание, слабость;
Иногда пациенты испытывают головные боли и бессонницу. В кале часто содержится большое количество пищи, которая плохо переварена.
Функциональная диспепсия проявляется такими неприятными симптомами как боль, дискомфорт в области поджелудочной железы после принятия пищи, сопровождающийся тяжестью, переполнением, ранним насыщением.
Бродильная диспепсия. Основными симптомами бродильной диспепсии являются вздутие кишечника с выделением большого количества газов, частый жидкий пенистый стул с кислым запахом. Боли в животе терпимые или отсутствуют. Весьма типичным признаком бродильной диспепсии является характер испражнений. Они слабо окрашены, содержат мало пузырьков газа, большое количество крахмальных зёрен, клетчатки, йодофильных микробов и органических кислот.
Гнилостная диспепсия во многом напоминает интоксикацию: больной ощущает слабость и общее недомогание, чувствует тошноту и сильную головную боль. Кал темный и жидкий, имеет неприятный и довольно резкий запах, стул при этом учащенный.
Жировая диспепсия, в отличие от других видов диспепсии, не характеризуется частым поносам. Пациенты, страдающие жировой диспепсией, испытывают чувство переполнения и тяжести в животе, жалуются на метеоризм и отрыжку, а также сильные боли, которые начинаются через полчаса после приема пищи. Кал имеет белесый цвет и жирный блеск: это остатки жира, который не успевает перевариться. Стул при этом обильный.
Диспепсия у маленьких детей проявляется в срыгивании и вздутии живота. Стул частый, более шести раз за сутки, кал имеет зеленый цвет, попадаются белесые хлопья. Ребенок при этом капризничает, плохо спит и ест.
К ним относятся:
1. Контроль ритма /контроль частоты пульса
- бета-блокаторы (метопролол, бисопролол, карведилол)
- пропафенон
- амиодарон
- сотагексал
- аллапинин
- дигоксин
- комбинация лекарственных средств
2.Профилактика осложнений:профилактика инсульта и тромбоэмболийпрофилактика развития сердечной недостаточностиСердечная недостаточность (СН)3.Хирургическое лечение применяется в случае отсутствия эффекта от медикаментозных средств и проводится в специализированных кардиохирургических клиниках. Виды хирургического лечения МА:
- имплантация электрокардиостимулятора при брадиформе МА
- радиочастотная аблация устьев лёгочных вен и других аритмогенных зон
- при пароксизмальной тахиформе фибрилляции и трепетания предсердий
Таким образом, лечение мерцательной аритмии – это образ жизни, подразумевающий «работу над собой» пациента. И в этом ему помогает врач-аритмолог
Жизнь с мерцательной аритмией – процесс непростой и очень важно, чтобы пациент чувствовал поддержку и помощь доктора. Мы рады помочь Вам в этом и готовы предложить программы диспансерного наблюдения кардиолога, аритмолога и кардиохирурга в нашей клинике.
Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой – капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины – аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
Каким должен быть рацион при заболеваниях ЖКТ
Диета при заболеваниях кишечника не должна быть скудной, наоборот, в рацион необходимо будет включить достаточно калорийные продукты. Если у человека нарушен процесс усвоения пищи, то он обычно начинает быстро худеть, “тает” не только жировая, но и мышечная ткань. Этот процесс необходимо уравновесить, увеличив количество поступающего в организм полноценного белка (не менее 130-140 г.).
Рекомендуется перейти на дробное питание и принимать пищу 5-6 раз в день небольшими порциями, чтобы снизить нагрузку на кишечник. Пища будет поступать в организм более равномерно, а организм сможет усвоить больше полезных веществ.
Диета №4 при заболеваниях кишечника
Люди, которые страдают от заболеваний кишечника, наверняка слышали или даже испытали на себе “диету №4”. Это специальная диета, которую разработали для лечения и профилактики кишечных заболеваний. “Диета №4” имеет ещё несколько вариаций, которые обозначаются буквами. В их основе лежит всё та же “диета №4”, но с определёнными послаблениями, поправка делается на степень выраженности заболевания и стадию его излечения.
Сама “диета №4” является наиболее щадящей для пищеварительного тракта, а потому наиболее строгой. Она предусматривает питание с низким содержанием жиров и углеводов. В рационе не должно быть жареных, копчёных, солёных и других острых или пряных блюд. Разрешена только еда, приготовленная на пару или отваренная, а затем протёртая до состояния пюре.
Распространённая вариация “диеты №4” — “диета №4в” назначается людям, которые уже перенесли острую стадию заболевания кишечника и постепенно возвращаются к привычному полноценному питанию. “Диета №4в” помогает восстановить потерянный из-за болезни вес и предполагает дробный приём пищи.
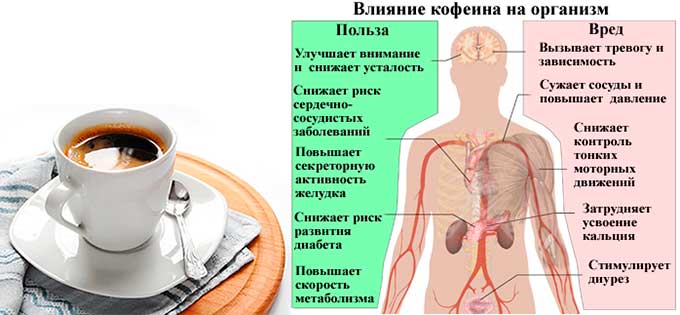
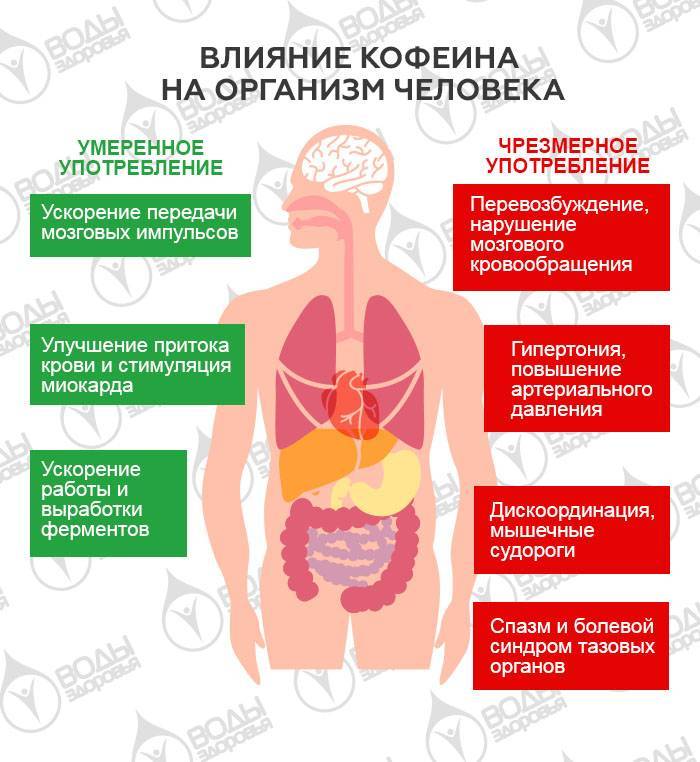
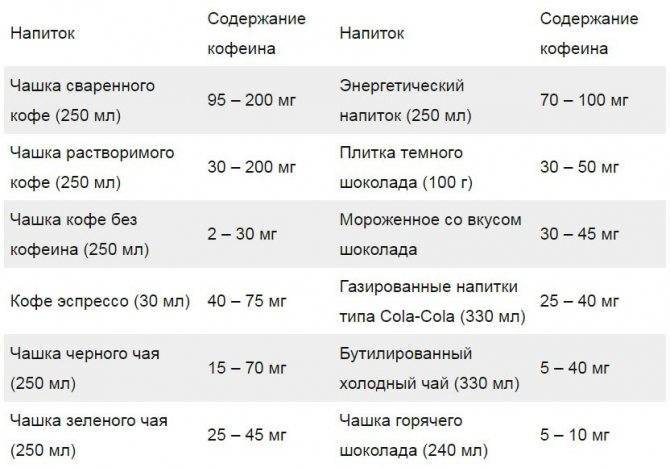
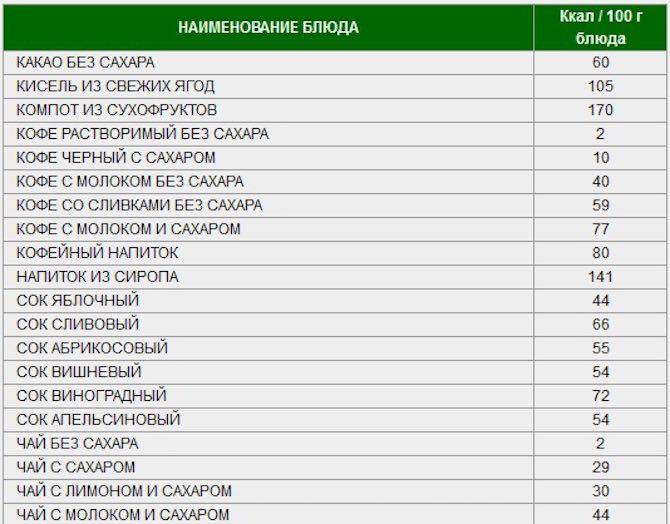
Сочетание алкоголя и кофеина
В народных массах есть мнение, что кофе помогает избежать чрезмерного опьянения, а также быстро привести в чувство опьяневшего. Ученые опровергли это ошибочное мнение. Также они диагностировали существенный вред, который наносится организму при сочетании этих двух напитков.
Кофеин перед принятием спиртного. Если употребить небольшую чашку кофе за полчаса до праздника, то напиток окажется совсем не лишним. Он позволит существенно уменьшить вред от этилового спирта. Кофейный напиток, принятый перед алкоголем, запускает в печени выработку специальных ферментов, которые расщепляют молекулы спиртного.
Молочные белки обволакивают желудок, не позволяя этанолу быстро всасываться в кровь. Благодаря этому опьянение наступает медленнее.
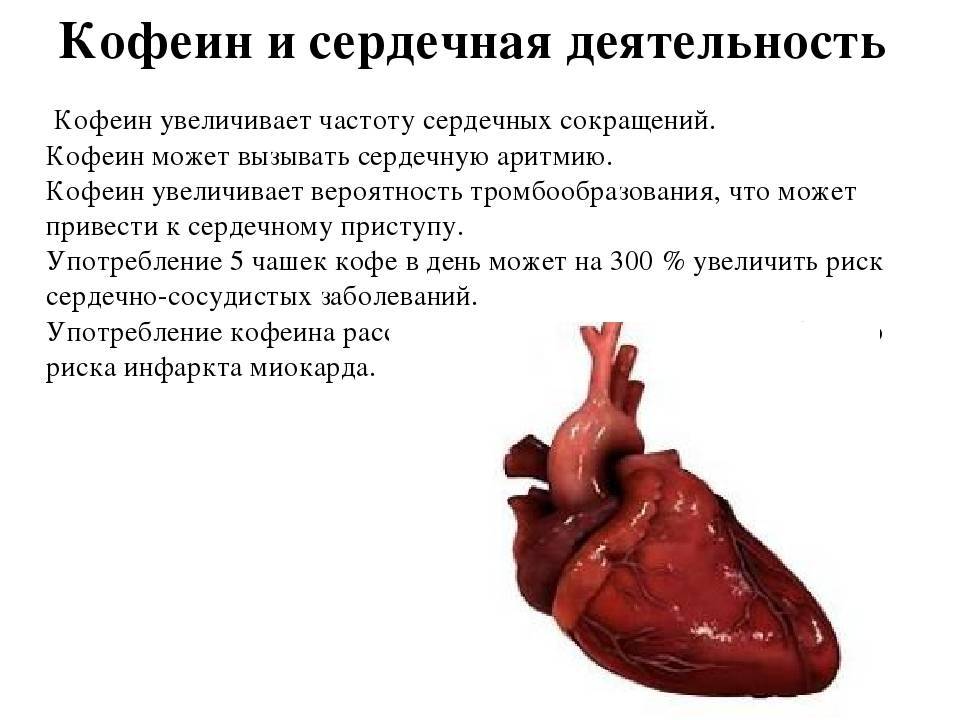
Одновременное принятие двух напитков. Комбинация кофеина и коньяка можно считать классическим. Однако это может нанести существенный вред организму. Ведь они действуют на организм совершенно по-разному. Кофе возбуждает организм, повышает давление, сужает сосуды. Спиртное способствует успокоению нервной системы, снижению артериального давления, расширению сосудов, расслаблению.
Организм начинает испытывать стресс и высокие нагрузки, так как на него оказывают два совершенно противоположных действия. Это негативно сказывается на работе сердца, сосудистой и центрально-нервной системах.
Кофе после спиртного. Многие считают, что кофеин в любой форме способен быстро протрезвить человека. К сожалению, это миф, который способен привести к тяжелым последствиям. Чашка крепкого напитка способна дать человеку обманчивые ощущения трезвости. После чего он может принять ошибочные решения, например, сесть за руль, пойти на опасную работу и тому подобное.
Последствия, к которым может привести одновременный прием этих двух противоположных по действию составов:
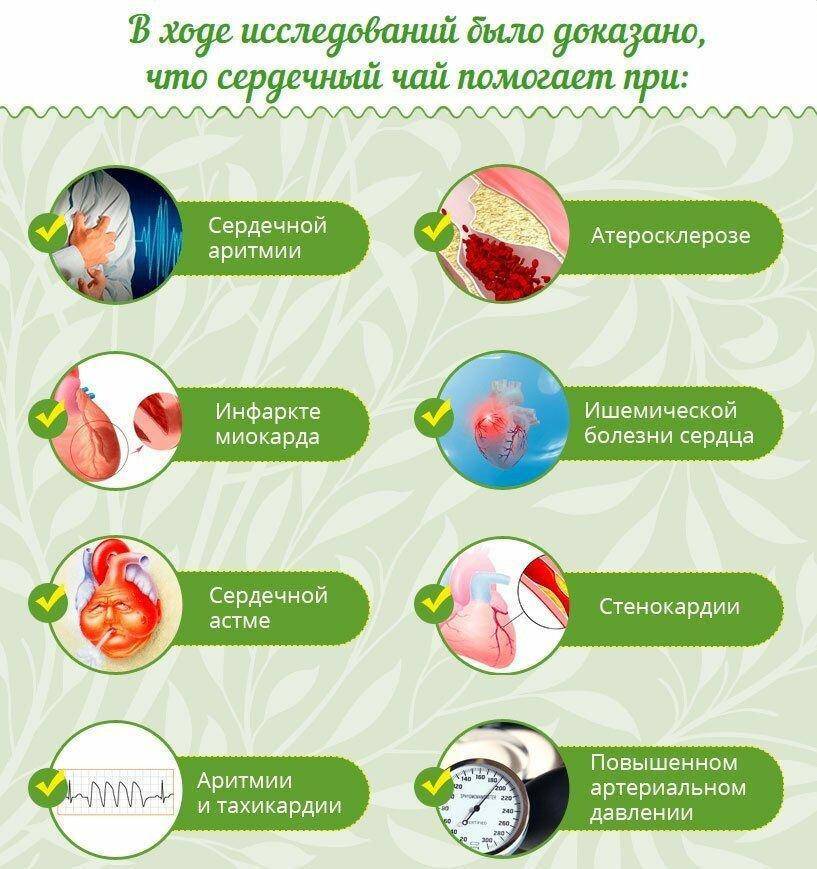
- резкое учащение сердечного ритма;
- образование предрасположенности к атеросклерозу;
- развитие тахикардии или аритмии;
- возможные проявления гипотонии и гипертонии;
- усиление нагрузки на сердечную мышцу;
- чрезмерная выработка кислот в желудочно-кишечном тракте, что способно привести к образованию язвы, гастрита и других заболеваний;
- бессонница, тревога, необоснованный страх;
- перевозбуждение ЦНС;
- образование головных болей.
Диагностика низкого пульса
Определение причин патологически низкого пульса предусматривает проведение комплексной диагностики. Прежде всего врач выслушивает жалобы пациента, собирает анамнез и проводит осмотр. При выявлении брадикардии (т. е. снижения пульса) пациенту назначают . Что касается диагностических исследований, то они заключаются в следующем:
- Электрокардиография;
- Суточный мониторинг по Холтеру;
- УЗ-сканирование сердца;
- ;
- Велоэргометрия.
Помимо этого, при необходимости, может быть проведено ЧПЭФИ, которое позволяет изучить проводящие пути сердца и определить органический или функциональный характер заболевания.
Причины пониженного пульса
Несмотря на то, что показатели максимальной частоты можно назвать условными и индивидуальными, зависящими от ряда факторов (несомненно, в определённых границах), то пульс ниже 50-ти уд./мин. — признак наличия заболевания. Его снижение до сорока ударов несёт в себе угрозу для здоровья и жизни, поскольку головной мозг страдает от кислородного голодания. Если он не превышает сорока ударов в течение семи дней — это признак брадикардии, а при прогрессирующем снижении следует срочно обратиться за профессиональной медицинской помощью.
Почти все инициирующие факторы пульса ниже нормы имеют отношение к патологическим состояниям. Специалисты для удобства разделяют их на различные категории, ознакомиться с которыми можно в нашей таблице.
Категория причин
Чем проявлена?
Физиологические
Выделяют ряд естественных факторов и внешних воздействий, инициирующих низкий пульс при нормальном давлении. Такие состояния не являются опасными. Это:
Ночной сон — когда человек спит, все процессы в его организме замедляются, в том числе ритмы сердца и циркуляция крови. В то же время, если в помещении спёртый воздух, слишком холодно или жарко, сердцебиение может снизиться критически;
Температура воздуха: чем она ниже, тем ниже сердцебиение. Такой явление обусловлено защитными процессами организма, они не имеют отношения к переохлаждению или обморожению;
Перестройка гормонального фона в подростковом возрасте. В период с 12-ти до 17-ти лет частота пульса может составлять от 30-ти до 200 ударов. Подобное происходит из-за «встряски» в период перестройки организма, его взросления;
Профессиональные занятия спортом. У многих спортсменов настолько хорошо прокачана сердечная мышца, а само оно имеет увеличенный объём, что создаются предпосылки для развития так называемого «синдрома атлетического сердца», при котором частота пульса не превышает 50-ти уд./мин
Стоит сказать, что подобное явление не очень полезно для здоровья из-за кислородного голодания мозга, а также высокого риска опухолей сердца злокачественной природы и инфарктов.
Кардиологические
Причины низкого давления и низкого пульса могут крыться в слабости такого жизненно важного органа, как сердце. Они возникают при следующих заболеваниях:
Снижение местного кровоснабжения — ишемия;
Ишемический некроз тканей миокарда из-за дефицита кровоснабжения — инфаркт миокарда;
Синдром сердечной недостаточности вследствие декомпенсированного нарушения функции миокарда;
Первичное поражение сердечной мышцы невоспалительной природы вследствие дистрофических и склеротических процессов в сердечных клетках — кардиомиопатия;
Воспалительные процессы сердечной мышечной оболочки инфекционного, аллергического или ревматического характера — миокардит;
Врождённые и приобретённые пороки сердца вследствие анатомических особенностей, формирования рубцов, сбоев насосной функции.
Токсикологические
Низкое давление и низкий пульс могут развиться вследствие взаимодействия с токсическими веществами при:
Острой интоксикации ядами на производстве, потреблении пищи, содержащей их, лучевой терапии;
Самолечении с приёмом фармакологических препаратов, не назначенных врачом;
Дефицит или переизбыток в организме калия, натрия, магния из-за приёма витаминных комплексов, не подходящих в том или ином случае;
Соблюдении диет, не включающих в себя важные для организма углеводы, белки, витамины;
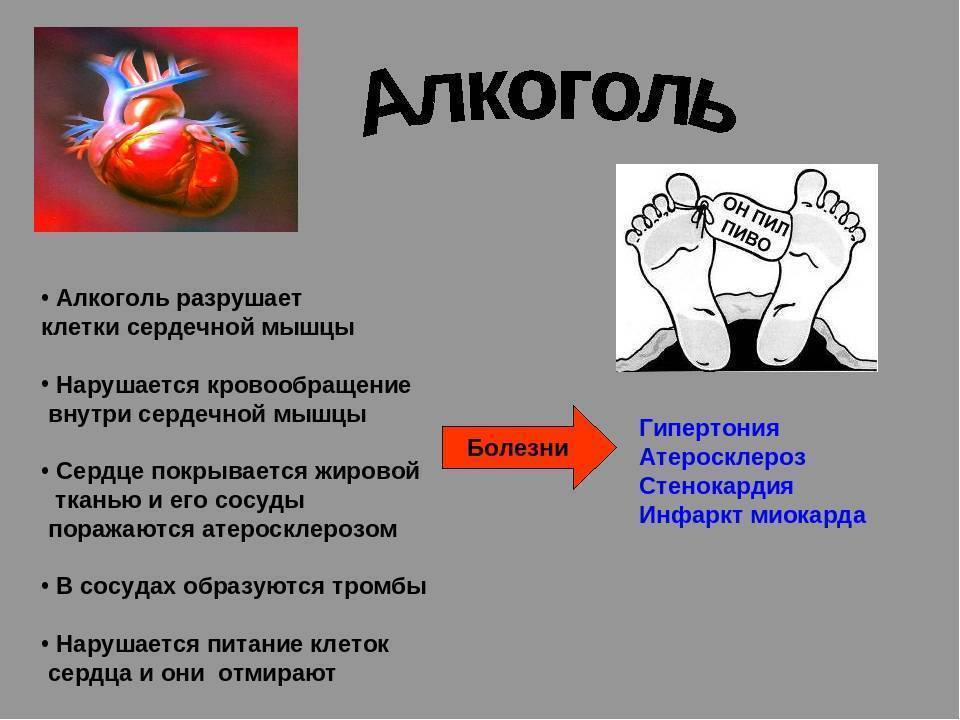
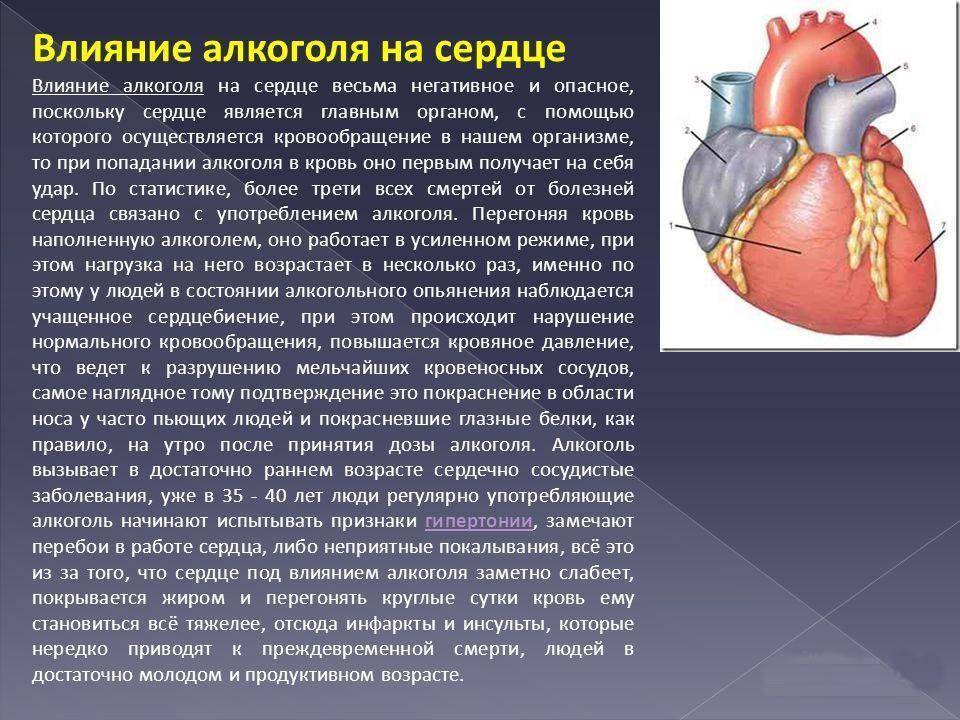
Злоупотребление алкогольными напитками, табакокурение, потребление наркотиками.
Сопутствующие патологические состояния
Комплекс функциональных расстройств вследствие сбоев регуляции сосудистого тонуса ВНС — вегетососудистая дистония;
Сбои в работе эндокринной системы — заболевания ЩЖ, надпочечников, сахарный диабет;
Снижение уровня эритроцитов и гемоглобина в крови — малокровие;
Болезни органов дыхания, характеризующиеся сужением трахеи вследствие воспалительных процессов;
Тяжёлые заболевания инфекционной этиологии, характеризующиеся блокировкой рецепторов, контролирующих работу аорты, и клапанов;
Отёки, кровоизлияния, новообразования добро- и злокачественной этиологии в полости черепа.
Низкий пульс у пожилых связан с возрастными изменениями организма. Нередко он развивается из-за сопутствующих болезней или естественного замедления обменных процессов организма.
Стоимость услуг
- Программа «Жизнь с кардиостимулятором»
20 400 руб. - Программа «Жизнь со стентом – 1»
9 600 руб. - Программа «Жизнь с гипертонией»
20 200 руб. - Программа «Жизнь с аритмией»
22 000 руб. - Программа «Жизнь со стенокардией»
19 000 руб. - Программа «Ваш кардиолог»
9 600 руб. - Программа «Жизнь со стентом – 2»
22 000 руб.
- Первичная консультация врача – кардиолога – аритмолога
1 400 руб. - Первичная консультация врача – кардилога – аритмолога с телеметрией электрокардиостимулятора
2 800 руб. - Повторная консультация врача – кардилога – аритмолога с телеметрией электрокардиостимулятора
2 600 руб. - Повторная консультация врача – кардиолога – аритмолога
1 250 руб.
- Первичная консультация врача – кардиолога
1 400 руб. - Первичная консультация врача – кардиолога, заведующего отделением, КМН Гричук Е.А.
2 500 руб. - Повторная консультация врача – кардиолога, заведующего отделением, КМН Гричук Е.А.
2 200 руб. - Повторная консультация врача – кардиолога
1 250 руб. - Первичная консультация врача – кардиолога, консультанта Уральского государственного медицинского университета, КМН Липченко А.А.
3 000 руб.
- Назад
- 1
- Вперед
- Первичная консультация заведующего центром электрокардиостимуляции, сердечно – сосудистый хирурга, КМН Молодых С.В.
2 500 руб. - Первичная консультация врача – кардиохирурга
1 650 руб. - Повторная консультация врача – кардиохирурга
1 400 руб. - Повторная консультация заведующего центром электрокардиостимуляции, сердечно – сосудистый хирурга, КМН Молодых С.В.
2 200 руб. - Первичная консультация заведующего отделением рентгенхирургических методов диагностики и лечения, КМН Козлова С.В.
2 500 руб.
- Назад
- 1
- Вперед
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Изменения в организме и принципы диеты
Атеросклероз и гипертоническая болезнь – основные причины инфарктов, инсультов. Какие же изменения происходят с организмом при развитии сердечно-сосудистых заболеваний?
Повышенное давление «изнашивает» стенки сосудов. Они становятся более плотными. Возникают аневризмы (расширения просвета), стенка в этих местах истончается и может легко «рвануть» при колебании артериального давления.
Процесс образования атеросклеротических бляшек на стенках сосудов начинается уже в младенчестве, но их размер и стабильность зависят от возраста, образа жизни, наследственных особенностей. Тренд на негативное отношение к холестерину уже отходит в прошлое, но стереотип, что «лучше без него» все еще жив. Эндокринологи говорят, что около 85% циркулирующего в крови холестерина синтезируется в организме клетками печени и лишь около 15-20% поступает извне.
Жиры – это не только «наполнитель» холестериновых бляшек, но и материал для построения всех клеточных мембран, гормонов. Это витамины и естественная защита внутренних органов от смещения (амортизация), а самого человека – от переохлаждения. Значит, полный отказ от животной пищи может не улучшить, а ухудшить состояние здоровья. Но что можно изменить? Можно повлиять на количество и состав жиров, поступающих в организм.
Говоря о повреждении стенок сосудов при гипертонической болезни, атеросклерозе, надо вспомнить о белках коллагене и эластине. Они отвечают за их упругость и эластичность, гладкость внутреннего слоя стенки сосудов. Развитие атеросклероза приводит к тому, что стенки сосудов становятся более жесткими, поток крови уменьшается, сердцу «приходится» прикладывать больше усилий, чтобы протолкнуть необходимый объем. Ухудшается кровоснабжение, растет нагрузка на сердце. Процесс восстановления сосудистой стенки связан не только с достаточным количеством белков в пище, но и с наличием аскорбиновой кислоты, принимающей участие в синтезе своих структур организма.
Углеводы нужны организму, в первую очередь, как быстрый способ восполнения энергии. Но избыточное количество сахаров никуда не «уходит»: они становятся материалом для жиров. Вес человека растет, вместе с ним увеличивается нагрузка на сердце.
Согласно последним рекомендациям ВОЗ, количество поваренной соли (или хлорида натрия), которое человек получает в сутки, не должно превышать 5 г. Большее количество приводит к отекам, повышению нагрузки на сердце. К сожалению, люди привыкли считать солью лишь содержимое солонки. Они забывают, что хлорид натрия может с легкостью «спрятаться» в майонезе, кетчупе, куске колбасы или даже в творожном сыре.
Перечислив изменения, которые происходят в тканях, можно сказать, что диета для сердца и сосудов должна отвечать следующим требованиям:
Снабжать организм всеми питательными веществами.
Не выходить за пределы рекомендованной суточной калорийности.
Предотвращать задержки жидкости (отеков).
Содержать минимальное количество «вредных» жиров.
Обеспечивать организм достаточным количеством белка.
Витаминотерапия, прием минералов и микроэлементов оправданы лишь в тех случаях, если рацион не обеспечивает поступление их с пищей в достаточном количестве.
Отдельного внимания заслуживают калий и магний: эти ионы благотворно влияют на сердце, «успокаивают» нервную систему. Это означает, что нужно позаботиться о включении продуктов, богатых ими, в свой рацион.